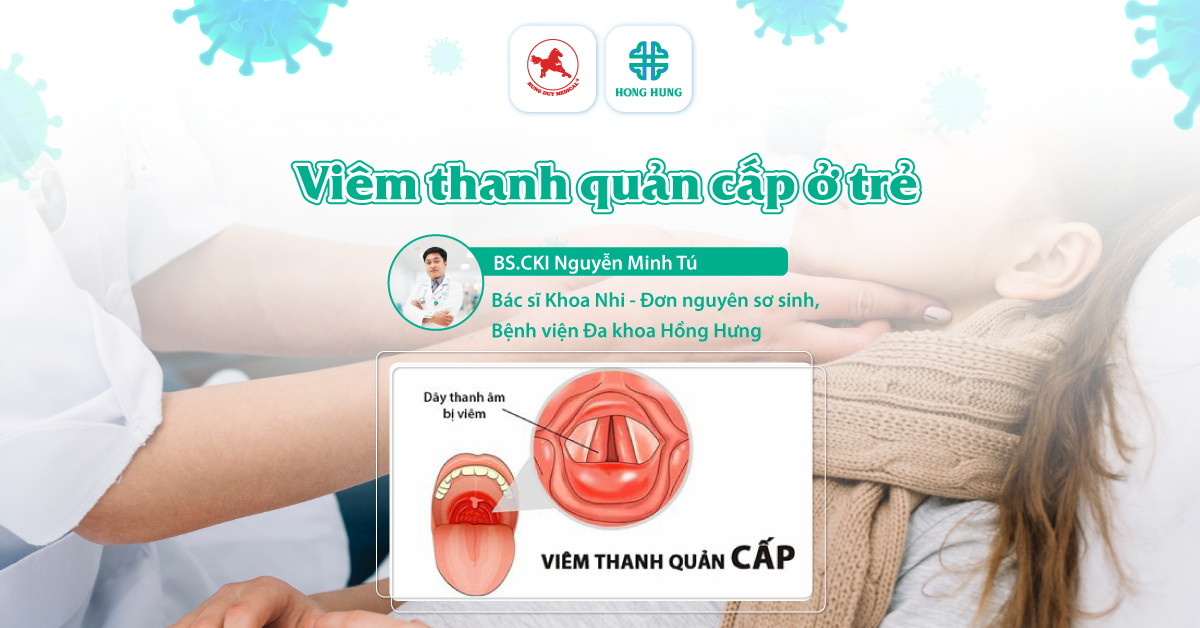
Viêm thanh quản cấp là một trong những nguyên nhân thường gặp gây suy hô hấp ở trẻ em, đặc biệt ở trẻ nhũ nhi, nếu không được phát hiện sớm và điều trị kịp thời có thể dẫn đến tử vong. Việc chẩn đoán sớm, theo dõi và phát hiện các dấu hiệu nặng của bệnh là chìa khóa quan trọng trong việc điều trị.
Đặt vấn đề
Viêm thanh quản cấp, đặc trưng bởi sự viêm và sưng phù của vùng thanh quản, có thể lan rộng tới khí quản và phế quản, gây ra hẹp và tắc nghẽn đường thở. Hầu hết các trường hợp (khoảng 80%) do vi-rút á cúm gây ra, bệnh thường gặp ở độ tuổi từ 6 tháng đến 3 tuổi, là một trong các nguyên nhân thường gặp khiến trẻ phải nhập viện điều trị. Bệnh có thể diễn tiến nặng gây tử vong nếu không được phát hiện và xử trí kịp thời [1], [2].
Bệnh thường có biểu hiện giống như viêm đường hô hấp trên ở giai đoạn đầu như sốt nhẹ, ho, sổ mũi kéo dài 1 đến 3 ngày. Sau đó, các triệu chứng có thể điển hình hơn như ho ong ỏng như chó sủa, khàn tiếng khi khóc hoặc nói, tiếng thở rít thì hít vào, thở co lõm lồng ngực và các triệu chứng thường xảy ra vào buổi tối nhiều hơn [2].
Việc theo dõi và phát hiện sớm các dấu hiệu nặng tại nhà là yếu tố có vai trò quan trọng quyết định sự thành công của việc điều trị bệnh giúp hạn chế tối đa các trường hợp nặng tử vong.
Tóm tắt ca bệnh
- Bệnh nhân L.N.G.H, 04 tháng tuổi, giới tính nam.
- Ngày nhập viện: 16h ngày 01/02/2024.
- Thời gian điều trị: 3 ngày.
- Lý do nhập viện: sốt.
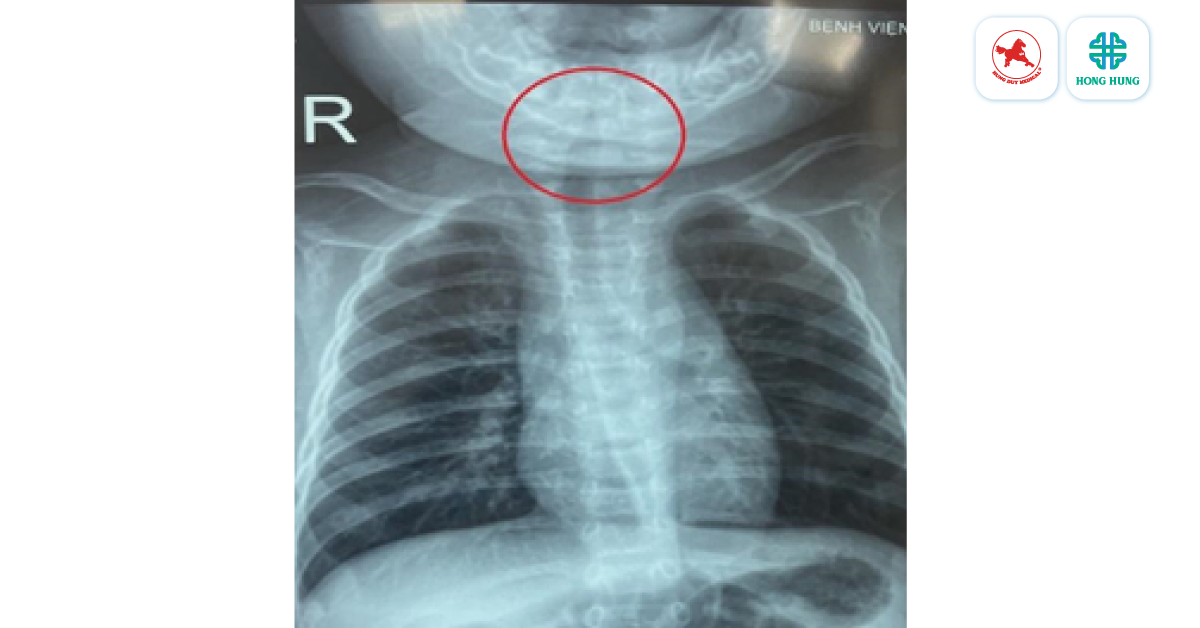
- Bệnh sử: bệnh 2 ngày. Ngày 1, bé ho ít, sổ mũi, khò khè, không sốt, bú được, tiêu tiểu bình thường. Ngày 2 bé bắt đầu sốt, nhiệt độ cao nhất đo được là 400C, uống thuốc hạ sốt tại nhà có giảm ít, người nhà đưa bé đến khám tại Bệnh viện Đa khoa Hồng Hưng, bé được chỉ định nhập viện theo dõi với chẩn đoán Sốt nhiễm trùng – Viêm tiểu phế quản. Bé được chỉ định xét nghiệm công thức máu, Protein phản ứng – C (CRP), chức năng gan, thận, chụp X-quang phổi, kháng sinh uống, hạ sốt với paracetamol. Tối cùng ngày nhập viện, bé bắt đầu có triệu chứng thở rít, khàn tiếng khi khóc, có lúc tắt tiếng, thở nhanh, co lõm ngực nhẹ, nghe phổi có ran rít thì hít vào, X-quang phổi ghi nhận hình ảnh “tháp chuông nhà thờ” điển hình của tình trạng viêm thanh quản cấp. Ngay lập tức, bé được xử trí theo phác đồ viêm thanh quản cấp mức độ trung bình – nặng với thuốc kháng viêm (corticosteroid) đường tĩnh mạch kết hợp thuốc giảm phù nề thanh quản (adrenalin) phun khí dung qua Oxy. Sau 30 phút điều trị tích cực bé giảm khó thở, hết tắt tiếng, còn khàn giọng, thở rít giảm, nghe phổi giảm ran rít, bé được theo dõi sát tình trạng hô hấp và được tiếp tục điều trị duy trì theo phác đồ viêm thanh quản cấp. Tình trạng bé sau đó ổn dần, sốt giảm, các triệu chứng khò khè thở rít không xuất hiện lại và bé được xuất viện sau 3 ngày. Thời điểm xuất viện bé hết sốt, hết khàn tiếng, tươi tỉnh, thở êm, bú giỏi.
Bàn luận
Viêm thanh quản cấp, ảnh hưởng tới khoảng 3% trẻ em từ 6 tháng đến 3 tuổi, là nguyên nhân của 7% số ca nhập viện do sốt và các bệnh hô hấp cấp tính ở trẻ dưới 5 tuổi mỗi năm [2]. Viêm thanh quản cấp là một biểu hiện của tắc nghẽn đường hô hấp trên do phù nề thanh quản, khí quản và phế quản, dẫn đến thở rít thì hít vào và ho giống như tiếng “chó sủa”. Nhiều bệnh nhân bị sốt nhẹ nhưng không phải là dấu hiệu luôn có trong viêm thanh quản. Ít gặp hơn, thở rít có thể do viêm thanh thiệt cấp tính, viêm khí phế quản do vi khuẩn và tắc nghẽn đường thở do dị vật. Chụp X-quang ngực và nội soi thanh quản nên được thực hiện cho những bệnh nhân nếu nghi ngờ có chẩn đoán khác [1].
Các vi-rút gây bệnh viêm thanh quản thường lây nhiễm vào biểu mô niêm mạc mũi và hầu họng, sau đó, lây lan cục bộ dọc theo biểu mô đường hô hấp đến thanh quản và khí quản.
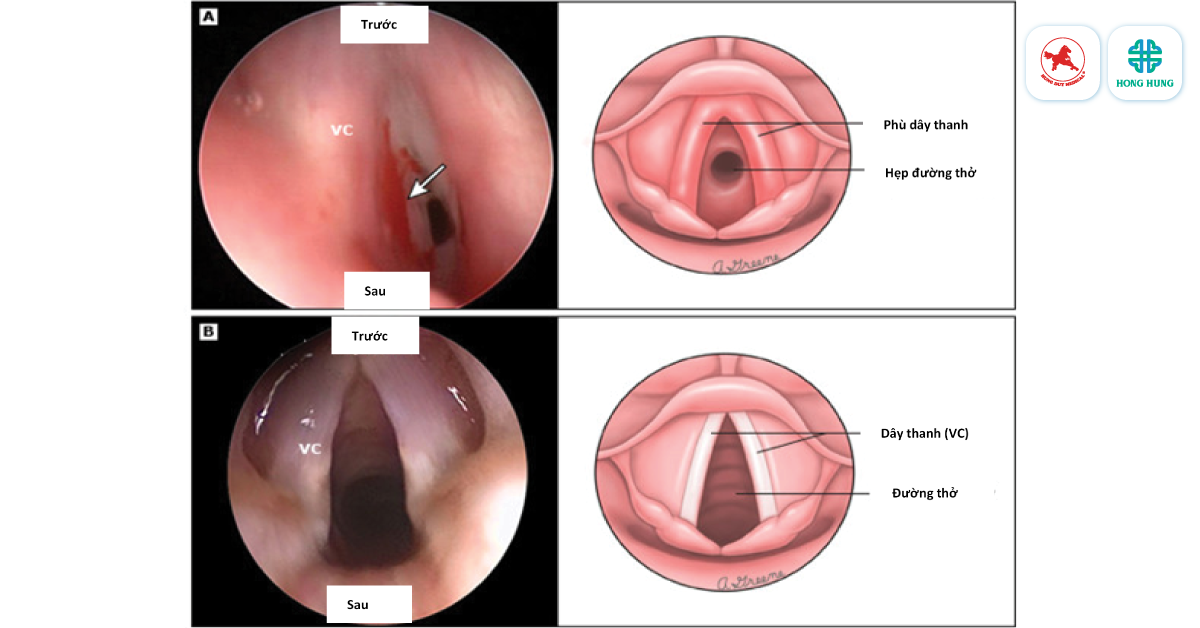
Dấu hiệu giải phẫu của bệnh viêm thanh khí phế quản là sự thu hẹp đường thở dưới thanh môn, phần thanh quản ngay dưới nếp thanh âm. Sụn nhẫn của hạ thanh môn là một vòng sụn hoàn chỉnh, không giống như các vòng khí quản có hình móng ngựa. Bởi vì nó là một vòng hoàn chỉnh nên sụn nhẫn không thể giãn nở, khiến đường thở bị thu hẹp đáng kể mỗi khi niêm mạc dưới thanh môn bị viêm. Ngoài sự tắc nghẽn “cố định” này, sự tắc nghẽn động của khí quản ngoài lồng ngực bên dưới vòng sụn có thể xảy ra khi trẻ vùng vẫy, khóc hoặc trở nên kích động. Tắc nghẽn động xảy ra do sự kết hợp của áp lực âm cao ở phần xa khí quản ngoài lồng ngực và sự mềm mại của thành khí quản ở trẻ em.
Các yếu tố giúp tiên lượng một trẻ sẽ có nguy cơ suy hô hấp nặng khi có viêm thanh quản bao gồm trẻ có:
- Hẹp đường thở do giải phẫu bẩm sinh, chẳng hạn như hẹp dưới thanh môn do sụn nhẫn hình elip.
- Hen suyễn hoặc trào ngược dạ dày thực quản.
- Hẹp đường thở mắc phải do u nang hoặc hẹp đường thở sau đặt nội khí quản hoặc hiếm hơn do u nhú đường hô hấp.
Việc đánh giá trẻ em nghi ngờ mắc bệnh viêm thanh khí phế quản nhằm mục đích xác định kịp thời những bệnh nhân bị tắc nghẽn đường hô hấp trên nghiêm trọng hoặc có nguy cơ tắc nghẽn đường hô hấp trên tiến triển nhanh chóng và loại trừ các tình trạng khác có biểu hiện tương tự như viêm thanh quản cần được đánh giá và/hoặc can thiệp cụ thể.
Trong quá trình đánh giá, cần cố gắng làm cho trẻ cảm thấy thoải mái nhất có thể. Nỗ lực hít vào ngày càng tăng đi kèm với lo lắng và sợ hãi ở trẻ nhỏ có thể làm trầm trọng thêm tình trạng thu hẹp dưới thanh môn, làm giảm thêm sự trao đổi không khí và oxy hóa [1].
Đánh giá nhanh và xử lý ban đầu:
Cần đánh giá nhanh biểu hiện chung (bao gồm cả sự hiện diện của tiếng thở rít khi nghỉ), các dấu hiệu sinh tồn, đo độ bão hòa oxy trong mạch, độ ổn định đường thở và tình trạng tâm thần để xác định trẻ bị suy hô hấp nặng và/hoặc suy hô hấp sắp xảy ra. Trẻ em bị suy hô hấp nặng cần điều trị bằng thuốc ngay lập tức (bao gồm sử dụng epinephrine khí dung và corticosteroid toàn thân hoặc khí dung) và hỗ trợ hô hấp [1].
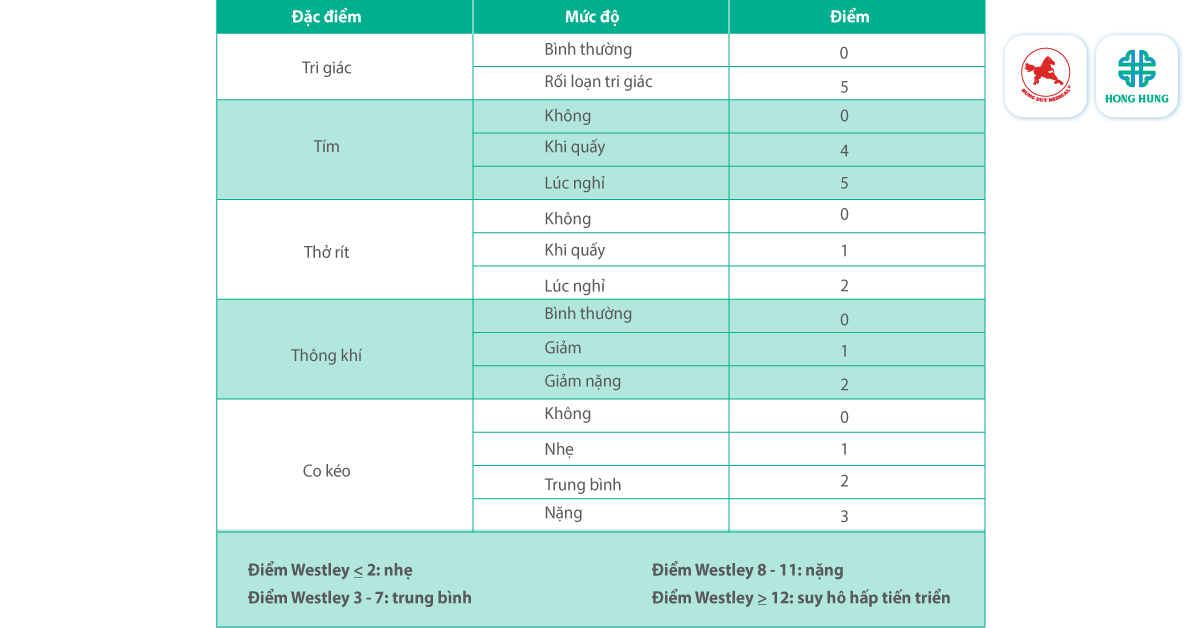
Mức độ nghiêm trọng của bệnh viêm thanh quản được xác định bởi sự hiện diện hay vắng mặt của tiếng thở rít khi nghỉ ngơi, mức độ co rút của thành ngực, đường thở, sự hiện diện hay vắng mặt của xanh xao hoặc tím tái và trạng thái tinh thần. Có một số hệ thống tính điểm lâm sàng đã được xác nhận được sử dụng để đánh giá mức độ nghiêm trọng của bệnh viêm thanh quản. Thang điểm Westley được nghiên cứu rộng rãi nhất [1].
Nhìn chung, viêm thanh quản cấp thường nặng trong những ngày đầu của bệnh, mặc dù tình trạng khó thở và tiếng thở lớn có thể kéo dài đến một tuần. Ho thì thường kéo dài hơn. Khi bệnh đã khỏi thường không để lại di chứng.
Kết luận
Ho, khàn tiếng khi khóc hoặc nói, tiếng thở rít thì hít vào là các triệu chứng thường gặp giúp chẩn đoán sớm viêm thanh quản ở trẻ em [2].
Viêm thanh quản cấp, dù phổ biến ở trẻ em nhưng thường có thể được quản lý ngoại trú, với sự theo dõi cẩn thận tại nhà bởi cha mẹ.
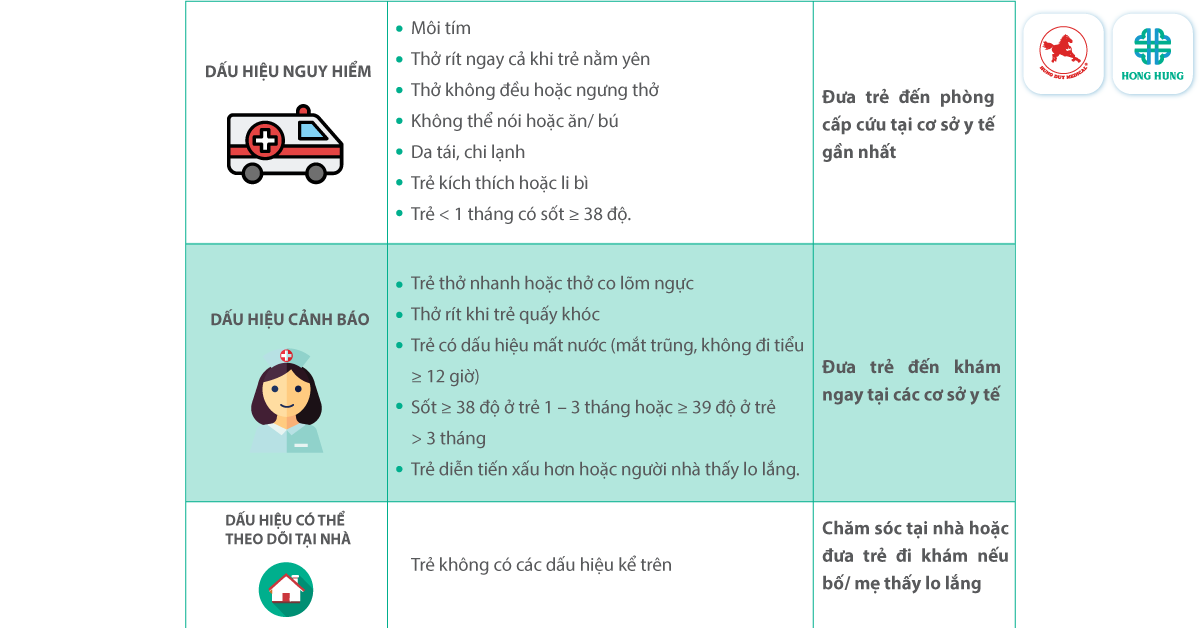
Nắm vững các dấu hiệu nặng (phụ lục) khi theo dõi trẻ tại nhà là yếu tố quan trọng trong quá trình điều trị ngoại trú.
Khi theo dõi tại nhà bố mẹ cần nắm những điều sau [3]:
- Giữ bình tĩnh để trấn an trẻ – trẻ bị bệnh có thể trở nên khó chịu và quấy khóc có thể làm cho các triệu chứng của trẻ tồi tệ hơn.
- Đặt trẻ ngồi thẳng trên đùi bạn nếu nghe tiếng thở lớn hoặc khó thở. Hãy để trẻ tìm được tư thế thoải mái nhất.
- Có thể cho trẻ uống nước mát với lượng ít và thường xuyên để giúp làm dịu cổ họng.
- Cho trẻ uống siro Paracetamol hoặc Ibuprofen theo hướng dẫn trên chai để giúp giảm đau cũng như giảm sốt.
- Nếu trẻ sốt, hãy cho trẻ mặc quần áo rộng rãi, mát mẻ.
- Nên ở bên trẻ thường xuyên vì bạn cần biết liệu các triệu chứng có đang tiến triển hay không.
- Vì bệnh do vi-rút gây ra nên kháng sinh sẽ không có tác dụng.
- 9 trong số 10 trẻ bị viêm thanh quản cấp sẽ thuyên giảm sau 2 ngày ho khan và khò khè.
Đối với các trường hợp có biến chứng suy hô hấp việc điều trị sớm và phù hợp với adrenalin khí dung và corticosteroid uống hoặc khí dung là chìa khóa thành công cho điều trị [2].
Tài liệu tham khảo
- Woods C.R. (2020). Epiglottitis (supraglottitis): clinical features and diagnosis. UpToDate; Waltham, MA: UpToDate.
- Smith D.K., McDermott A.J., Sullivan J.F. (2018). Croup: diagnosis and management. American family physician, 97 (9), 575-580.
- Collier K. (2024). What is croup? Symptoms, when to call 999 and how to treat your child at home. Bury Times (Bolton, England).
Phụ lục: Bảng tóm tắt các dấu hiệu khi theo dõi tại nhà [3]
Biên soạn bởi:
Bác sĩ Khoa Nhi – Đơn nguyên sơ sinh, Bệnh viện Đa khoa Hồng Hưng
