BS.CKI Nguyễn Tiến Hưởng
Phó Khoa Ngoại Tổng quát – Tiết niệu – Ung bướu, Bệnh viện Đa khoa Hồng Hưng, Tây Ninh
Ung thư tuyến tiền liệt là một bệnh hay gặp ở nam giới có tuổi, là một trong 10 bệnh ung thư thường gặp nhất ở Việt Nam (2020) và tần suất tăng dần theo tuổi thọ. Ung thư tuyến tiền liệt chỉ có thể điều trị khỏi khi còn khu trú trong tuyến nhưng phần lớn ung thư tuyến tiền liệt tồn tại dưới dạng tiềm tàng, diễn tiến lâm sàng đa dạng làm cho việc chẩn đoán sớm và điều trị gặp nhiều khó khăn. Tuy nhiên, việc thăm khám sức khỏe định kỳ kết hợp với các xét nghiệm cận lâm sàng và các phương pháp chẩn đoán hình ảnh hiện đại có thể giúp phát hiện sớm và điều trị hiệu quả bệnh này.
Về điều trị, y học hiện đại đã tìm ra nhiều biện pháp để điều trị hiệu quả, kéo dài cuộc sống và nâng cao chất lượng sống cho người bệnh, từ các phẫu thuật ít xâm lấn đến xạ trị, hóa trị và điều trị nội tiết.
Yếu tố nguy cơ của ung thư tuyến tiền liệt
- Tuổi tác: tuổi càng cao nguy cơ càng tăng, thường 45-50 tuổi trở lên
- Chủng tộc, sắc tộc: cao nhất ở những người Mỹ gốc Phi, sau đó là nhóm người Mỹ gốc Âu, thấp nhất tại các nước châu Á
- Di truyền, tiền sử bệnh trong gia đình: các trường hợp có bố hoặc anh em trai mắc ung thư tuyến tiền liệt, nguy cơ mắc bệnh cao gấp đôi người bình thường
- Chế độ ăn uống sinh hoạt: chế độ ăn nhiều dầu mỡ, hút thuốc lá…
Các triệu chứng lâm sàng thường gặp
Giai đoạn sớm các triệu chứng mơ hồ, biểu hiện là rối loạn thói quen đi tiểu.
Khi bướu xâm lấn vào cổ bàng quang và vùng tam giác bàng quang, bệnh nhân có thể có các triệu chứng:
- Tiểu khó, tia nước tiểu yếu, thậm chí có khi bí tiểu
- Tiểu nhiều lần, cảm giác tiểu không hết
- Tiểu gấp, hoặc tiểu rỉ không tự chủ
- Xuất tinh có máu khi u xâm lấn vào túi tinh
Khi u di căn, bệnh nhân có thể có các triệu chứng: đau nhức xương khi di căn xương, yếu liệt chân hoặc són phân, són tiểu khi di căn vào cột sống, đau vùng tầng sinh môn, phù nề chân do di căn vào hạch chậu, xuất tinh máu hoặc các dấu hiệu toàn thân khác.
Tầm soát ung thư tuyến tiền liệt
Phương pháp tầm soát là thăm khám trực tràng bằng ngón tay và xét nghiệm PSA.
Thăm khám trực tràng bằng ngón tay: Thám sát tuyến tiền liệt qua ngả hậu môn trực tràng sờ thấy mặt sau tiền liệt tuyến có thể sờ thấy nhân cứng đơn độc hoặc nhiều nhân cứng lổn nhổn, rắn chắc trong bệnh ung thư tuyến tiền liệt.
Xét nghiệm PSA ( Prostate specific antigen)
- PSA là một chất tiết ra từ tuyến tiền liệt. PSA là một chất tiết đặc hiệu của tuyến tiền liệt nhưng không đặc hiệu cho ung thư tuyến tiền liệt, có nghĩa là khi PSA tăng, không chắc chắn là bị ung thư, mà có thể do viêm nhiễm hoặc các thủ thuật thăm khám, sinh thiết tuyến tiền liệt cũng có thể làm tăng PSA.
- Để tăng hiệu quả chẩn đoán ung thư của PSA, có thể tính tỷ trọng PSA (tỷ số của PSA và thể tích tuyến), hoặc tốc độ tăng PSA hoặc tỷ lệ PSA free/ PSA total.
- Ngưỡng PSA lưu ý là: <4 ng/ml, 4<PSA <10 ng/ml, >10 ng/ml. Bác sĩ sẽ tư vấn cụ thể cho từng trường hợp.
Chẩn đoán ung thư tuyến tiền liệt
Siêu âm: bao gồm siêu âm bụng (có thể đánh giá kích thước tuyến tiền liệt và các ảnh hưởng lên hệ tiết niệu: thận, niệu quản, bàng quang, cũng như đánh giá các tổn thương khác như hạch chậu, túi tinh…) và siêu âm qua ngả trực tràng cho hình ảnh rõ nét hơn về các nhân tuyến, cũng như giúp sinh thiết u chính xác hơn.
Sinh thiết tuyến tiền liệt qua siêu âm/ CT scan: đóng vai trò quyết định trong chẩn đoán, điều trị và tiên lượng ung thư tuyến tiền liệt.
Chụp CT Scanner, MRI vùng chậu: giúp xác định mức độ xâm lấn của u và các di căn hạch vùng chậu.
Các biện pháp khác như chụp xạ hình xương, PET scan: giúp phát hiện tốt hơn các ổ di căn xa.
Chẩn đoán phân biệt
Cần chẩn đoán phân biệt ung thư tuyến tiền liệt với các bệnh lành tính có triệu chứng tương tự như: hẹp niệu đạo, tăng sinh lành tính tuyến tiền liệt, viêm tuyến tiền liệt.
Điều trị ung thư tuyến tiền liệt
Việc lựa chọn phương pháp điều trị phù hợp cho ung thư tuyến tiền liệt phụ thuộc vào các yếu tố như: tuổi, tình trạng sức khỏe của bệnh nhân, giai đoạn của bệnh, kết quả sinh thiết… Bệnh nhân khi được chẩn đoán, sẽ được hội chẩn đa chuyên khoa để chọn lựa chương trình điều trị phù hợp nhất.
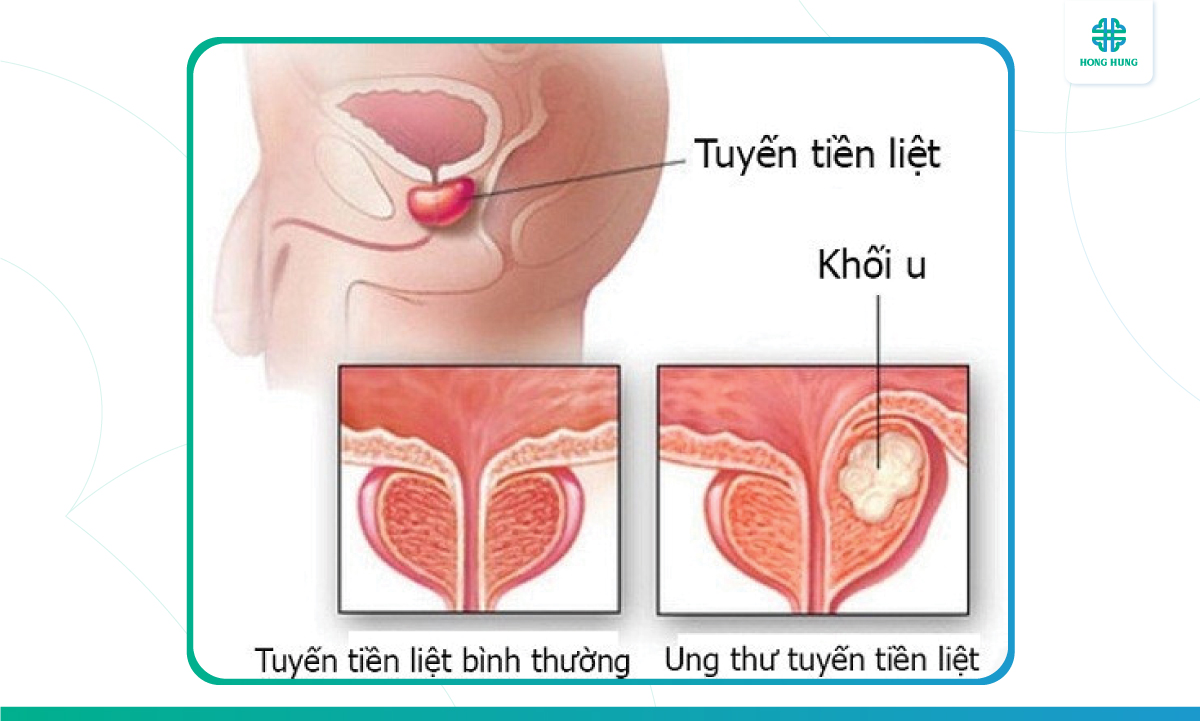
Có các phương pháp thường gặp sau, tùy thuộc vào giai đoạn của ung thư:
Khi u chưa di căn
- Phẫu thuật: cắt bỏ toàn bộ tuyến tiền liệt, túi tinh và nạo hạch chậu. Trước đây, có thể phẫu thuật mở nhưng hiện nay, có thể thực hiện bằng phẫu thuật nội soi thông thường hoặc phẫu thuật bằng robot, với ưu điểm ít đau, mau hồi phục cho bệnh nhân.
- Các phương pháp mới: phẫu thuật lạnh, HIFU, vi sóng,…
- Xạ trị.
- Theo dõi: nếu phát hiện ung thư tuyến tiền liệt ở bệnh nhân không triệu chứng, tuổi cao (trên 70 tuổi), khối u nhỏ, sức khỏe không đảm bảo để phẫu thuật triệt căn.
Khi u đã di căn, không còn chỉ định phẫu thuật
- Phương pháp nội tiết: khi không còn chỉ định điều trị phẫu thuật tận gốc. Bao gồm các biện pháp triệt hoặc kháng androgen, có thể dùng phẫu thuật cắt tinh hoàn hoặc dùng các loại thuốc làm giảm hoặc ức chế sự sản sinh ra androgen. Các thuốc có thể giúp kìm hãm sự phát triển của bướu, giảm các triệu chứng bệnh cho bệnh nhân. Đáp ứng của ung thư tuyến tiền liệt đối với điều trị nội tiết thường tốt, bệnh nhân dễ tiểu hơn, giảm đau nhức xương.
- Hóa trị: khi bệnh nhân không còn đáp ứng với những phương pháp trên, có thể chỉ định hóa trị.
- Xạ trị giảm nhẹ: khi có dấu hiệu di căn xương gây triệu chứng đau nhiều.
Kết luận
Ung thư tuyến tiền liệt là bệnh hay gặp ở nam giới cao tuổi, tần suất bệnh tăng lên theo tuổi thọ. Việc phát hiện bệnh sớm rất quan trọng trong vấn đề lựa chọn phương pháp và hiệu quả điều trị. Triệu chứng thường không rõ, đến khi bệnh nhân tự phát hiện triệu chứng thì bệnh thường đã diễn tiến, cho nên mỗi người hãy giữ lối sống lành mạnh, khoa học, tránh các yếu tố nguy cơ để phòng ngừa bệnh tật. Bệnh nhân nam giới, từ 45-50 tuổi trở lên nên tầm soát ung thư tuyến tiền liệt để phát hiện bệnh sớm, điều trị kịp thời với hy vọng chữa khỏi bệnh tỷ lệ cao nhất.
Bài viết thuộc Bản tin Y tế Hồng Hưng | Số 1 – năm 2023,
Chủ đề: Ung thư & Những điều bạn cần biết
(xem toàn bộ bản tin: Tại đây)
Tài liệu tham khảo
- Nguyễn Bửu Triều, Sách Bệnh học Niệu khoa
- Hiệp hội Niệu khoa Châu Âu (Guidelines on Prostate Cancer)
